Fiebre, o son solo unas décimas? ¿En qué estado se encuentra realmente el sistema sanitario español? Según la última encuesta del CIS, la sanidad es la quinta inquietud para los ciudadanos (un 11,6% manifestó su miedo a que se trate de algo más que unas décimas). También preocupa a médicos, enfermeras e investigadores que han participado en este reportaje para Quo. Estas son, según todos los colectivos, las heridas más abiertas. Para empezar, médicos e investigadores ponen sobre la mesa un aviso reciente de la OMS: la posibilidad de que los antibióticos dejen de ser eficaces.
Las bacterias resistentes a los antibióticos provocan 23.000 muertes al año, y la Organización Mundial de la Salud alerta de que solo en 2012 se detectaron 450.000 nuevos casos de tuberculosis resistente a estos fármacos. Podríamos volver, según los expertos, a una era preantibiótica, cuando las infecciones ganaban cualquier pulso.
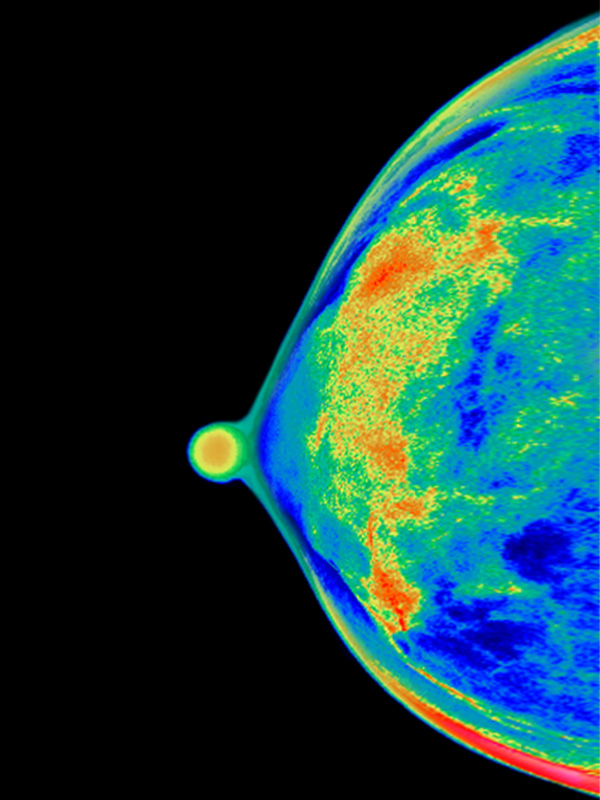
La segunda herida que más comentaron a Quo los médicos consultados se ha abierto recientemente. Empieza a ponerse en duda la eficacia de chequeos rutinarios que se realizan a miles de personas y que, según los expertos, no sirven para prevenir. El dato más llamativo es este: el 20% de las mamografías realizadas provocan falsos positivos. Esta información ha generado una enorme incertidumbre entre las mujeres.
Otro de los dilemas protagonista de nuestras entrevistas a los especialistas fue el exceso de medicamentos recetados sin que sea necesario. Nuestra sociedad vive un proceso continuo de medicalización que no ayuda precisamente a curar a nadie.
Del lado de los pacientes, el temor más generalizado está atado a la crisis económica, la demanda del copago y la sospecha de que los recortes se conviertan en hachazos para los grupos sociales más desfavorecidos. Un artículo publicado en la revista médica The Lancet pulsó una alarma sobre el estado de la atención de salud en España. Hasta ahora, la lupa europea se había centrado en el impacto de la austeridad en el cuidado de la salud en Grecia, con informes de un aumento espectacular en el VIH, las enfermedades mentales, la tuberculosis y el regreso de la malaria. Ahora, la mirada está puesta en el riesgo de que esto empiece a ocurrir en nuestro país.
Y así, médicos, investigadores y pacientes han ido mostrando a Quo para este reportaje qué está fallando en el sistema sanitario, dónde sangran las heridas.
Miedo a quien… ¿te cura?
Que los médicos nos dan miedo lo acaba de confirmar un estudio según el cual nuestra presión sanguínea es más baja cuando nos la toma una enfermera que cuando lo hace un médico, con un promedio de 7,0 milímetros en la sistólica y de 3,8 en la diastólica. Los autores de esta investigación, publicada recientemente en la revista British Journal of General Practice, recomiendan que sean, pues, las enfermeras quienes se ocupen de estas lecturas. Literalmente, los médicos nos suben la tensión. Pero si los médicos asustan, los hospitales aterrorizan. Cuando ingresamos en el hospital no hay marcha atrás y, aunque parezca paradójico, pueden ser verdaderos focos de infección. Estos centros de atención médica son el hábitat de una serie de bacterias resistentes a los antibióticos.
Solo en Estados Unidos, las infecciones nosocomiales, es decir, aquellas que se producen dentro del recinto hospitalario, provocan 23.000 muertes al año. Se desconocen las cifras de nuestro país, pero los cálculos menos optimistas establecen que, de cada tres personas operadas, una de ellas coge una de estas infecciones que puede ser fatal.
Los quirófanos son, pues, un foco de bacterias. Aunque, hay que reconocerlo, la mayor parte de las infecciones que producen se limitan a las zonas de incisión en las intervenciones quirúgicas, y se curan rápida y fácilmente.
El problema lo tienen las personas con un salud menos estable.
“Cada vez hacemos operaciones más agresivas a pacientes más ancianos y en peores condiciones. Un 20% de mis cirugías son sobre pacientes de más de 80 años, y sus defensas no son las mismas que en alguien joven”, explica Julio Mayol, cirujano del Hospital Clínico San Carlos de Madrid.
Para descargo de los médicos y del resto del personal sanitario, la culpa de que existan esas bacterias multirresistentes no hay que buscarla en los hospitales. El problema se descubrió hace unas décadas, y entonces no estaba tan claro que un resfriado se cura solo y no con antibióticos. Eso ahora lo saben todos lo médicos y prácticamente todos sus pacientes.
Lo sabemos los humanos, pero no las vacas. Mejor dicho, sus ganaderos. La ganadería intensiva aplica antibióticos de forma habitual a sus animales, algo que representa un verdadero riesgo. Un estudio de la Food and Drug Administration (la entidad que se ocupa de los medicamentos en Estados Unidos) confirmó que hasta 18 diferentes antibióticos que se aplican a los animales estabulados pueden poner en riesgo de contacto con bacterias multirresistentes a los seres humanos. Si sales del hospital con una infección nosocomial, la responsabilidad puede recaer más en tu carnicero que en el cirujano que te operó.
Eres un pre-enfermo
Si no te has operado recientemente, ni esperas entrar en breve en un quirófano, es posible que estés respirando tranquilo: “menos mal que estoy sano”, pensarás. Pues según algunas teorías, lo más normal es que seas un “pre-enfermo”. “Cada vez se habla más de la pre-enfermedad”, analiza el médico de familia Javier Padilla. “Sobre todo, en ciertas enfermedades, como la diabetes o cuando tratamos la hipertensión. De hecho, con la hipertensión ha ocurrido algo muy curioso. Si uno mira las cifras que se manejaban hace 40 años y las de hace cinco años, se ve que se han ido bajando los niveles de lo que se considera hipertensión y, por tanto, a partir de los cuales se recomienda tratamiento.”
Cada vez se reduce el nivel para ser considerado enfermo, y por tanto, cada vez hay más personas que entran dentro de esa definición y que, por consiguiente, empezarán a ser atendidos como enfermos que requieren tratamiento.
Teóricamente, ampliar esa horquilla ayudaría a la prevención, pero las cifras no parecen confirmarlo. Lo explica el propio Padilla: “Las últimas guías de práctica clínica alertan de que se están
bajando demasiado esos niveles y aconsejan subir el umbral a partir del cual se recomienda tratamiento. No hay garantías de que tratar por debajo de unas cifras represente nada bueno para el paciente. Todo lo contrario: los perjuicios del tratamiento a veces son abundantes y, encima, no representan ningún beneficio”.
Hablamos de hipertensión. Pero este análisis vale para otras muchas dolencias. El caso de las mamografías es escandaloso, y los últimos estudios confirman que hasta un 20% de sus positivos corresponden a resultados equivocados. Esto significa que se inicia un tratamiento a mujeres que no habrían desarrollado ninguna enfermedad. Tratamientos que en muchos casos incluyen terapias tan agresivas como la mastectomía.
Y si las mujeres tienen mamas, los hombres tienen próstata. “La mayoría de los diagnosticados con cáncer de próstata morirán con cáncer de próstata, pero no de cáncer de próstata. El test de la proteína PSA, comúnmente aceptado como válido, no sirve para el diagnóstico”, cuenta Padilla.
Vemos que los cribados para detectar diferentes cánceres no han demostrado su utilidad, pero se siguen haciendo. Un reciente estudio publicado en la prestigiosa institución Cochrane, que combina los resultados de 14 ensayos previos en todo el mundo, concluye que los chequeos rutinarios tampoco tienen ninguna utilidad. Literalmente, no ayudan en nada a la prevención y por tanto, según confirman a Quo los expertos, es mejor no hacérselos.
Esta negación del valor de los chequeos rutinarios llega justo con el auge de las pruebas genéticas. Pero es que también hay que tener mucho cuidado con estas.
La redactora del periódico The New York Times Kira Peikoff, a la vista de sus antecedentes familiares, decidió realizarse un test genético de riesgos de futuras enfermedades. Lo hizo con tres diferentes entidades en Estados Unidos y, salvo algunas coincidencias, los resultados fueron diferentes en todas ellas.
Víctimas de la inercia médica
La medicina moderna adolece de otro mal menos popular, pero que ya ha sido catalogado en las publicaciones científicas. Es “inercia terapéutica”, o IT. Los facultativos están acostumbrados a recetar siempre lo mismo y les cuesta cambiarlo, aunque haya terapias más modernas y mejores, y pese a que el paciente no mejore con lo previamente recomendado.
Dolencias como la hipertensión y la diabetes son víctimas de la IT. En este último caso, esta actitud conservadora ha provocado que España sea uno de lo países de Europa con el nivel más bajo de implantación de las beneficiosas bombas de insulina. Conclusión: a veces no recibimos el fármaco o el tratamiento que se sabe más eficaz, sino el que el facultativo está acostumbrado a recetar.
Hay algo que sí funciona tanto en la prevención como en el tratamiento de muchísimas dolencias. Se trata del ejercicio físico. ¿Que cuál es la mala noticia? Que no parece importar a nadie, y ni médicos, ni gestores, le prestan la atención que merece. Un estudio ha confirmado que solo 57 de las más de 300 investigaciones publicadas se preocuparon por analizar el papel del ejercicio en la mejora de pacientes con afecciones cardiovasculares y diabetes.
Vivimos en entornos poco saludables
El ejercicio, aunque sea en dosis moderadas, ayuda a regular la tensión, el colesterol, la glucosa e incluso el equilibrio psíquico. Literalmente, un parque salva más vidas que muchos medicamentos. El problema, por un lado, reside en que los médicos no recetan el ejercicio y, por otro, los políticos no parecen confiar en los lugares donde éste se puede desarrollar. Se gastan millones de euros en costosos y novedosos medicamentos, pero cada vez somos más los que vivimos en ciudades con más contaminación y menos parques. Lo explica el médico de familia Miguel López del Pueyo: “Hay un código que marca tu futuro. No es el código genético, sino el código postal. Dónde vives define tu salud”.
El epidemiólogo español Manuel Franco realizó un estudio que confirmó que las carencias en la Cuba de comienzo de los años noventa habían fomentado los desplazamientos a pie y en bicicleta en la isla y que ello había provocado una mejora en la salud de todo el país.
Franco, que trabaja en la Universidad de Alcalá de Henares y en el prestigioso Centro de Salud Pública Johns Hopkins Bloomberg de Estados Unidos, está realizando un análisis de la salud poblacional de determinados barrios de Madrid. La evidencia dice que el ejercicio y unos buenos hábitos nutricionales mejoran la salud de las personas. El problema es que muchas áreas urbanas no cuentan con instalaciones deportivas o de ocio, y que muchos de sus habitantes tienen limitaciones económicas que marcan su dieta.
“En nuestro estudio en Madrid hemos visto el caso de una paciente que solo tenía unos euros al día para hacer la compra de su familia”, narra Franco. “No puede comprar frutas ni verduras, solo hamburguesas de baja calidad.” Las investigaciones confirman que la obesidad, que es un riesgo para la salud, se da en mayor proporción en familias con un nivel socioeconómico bajo. Paradójicamente, comer carne con alto contenido graso y de baja calidad es más barato que comer fruta y verdura.
Pero disponer de un cierto nivel económico y sociocultural tampoco libera del peso de la medicina moderna. Como hemos visto, una dieta sana y un poco de ejercicio podrían ser la solución para muchos problemas de salud, especialmente para los menos complejos. ¿Por qué no se recetan, entonces? Lo explica López del Pueyo: “Para un médico es más sencillo recetar un medicamento que conocer los recursos de un barrio, como parques o polideportivos, que también pueden servir para mejorar la salud”.
A ello se une un problema añadido. Los pacientes tampoco asumen que no curarse sea una opción, no aceptan la incertidumbre. Cuando uno va al médico, quiere que le den algo que calme su dolor, que le den una solución, y no acepta salir de la consulta con dudas. Perdemos la confianza en los médicos que no recetan nada.
“Hay estudios comparativos que dicen que en otros países se saldan muchas consultas sin que haya ninguna receta”, explica Javier Padilla, “pero en España, no. Somos uno de los países de Europa con mayor consumo de fármacos por habitante”.
En este abuso de los medicamentos posiblemente se lleve la palma el omeprazol. Este principio activo, que se utiliza como protector estomacal cuando se administran otros medicamentos como los antiinflamatorios, se receta prácticamente a paletadas. Se pensaba que su uso no representaba efectos adversos.
Sin embargo, un reciente estudio publicado en la prestigiosa revista JAMA echa por tierra la ausencia de contraindicaciones. Según la investigación, el uso habitual de antiácidos provoca que nuestro organismo disminuya la producción de vitamina B12. Podría pensarse que es una simple vitamina, pero su ausencia, inducida por el abuso de omeprazol, puede provocar dolencias como anemia, problemas neurológicos y hasta demencia.
Sin embargo, la vía más rápida para solventar la incertidumbre de quien acude a consulta son las pastillas. “Se ha demostrado que se prescriben menos medicamentos en aquellos lugares donde los médicos cuentan con más tiempo por paciente”, confirma Padilla. Una entrevista clínica de mayor duración provoca un descenso de la medicación. Es decir, que lo que ahorran las administraciones en personal médico cuando se acorta el tiempo de atención se acaba gastando en medicinas, que además tienen sus correspondientes y prácticamente inevitables efectos secundarios. Unos minutos más hablando con tu médico puede ser lo único que necesitas para mejorar, pero hace falta que él te los dedique. Y en esta batalla de la medicación, parece que la psiquiatría gana por goleada. Cualquier trastorno afectivo parece convertirse en una enfermedad que tiene que tratarse con medicamentos. Lo explicaba recientemente en una revista alemana el psiquiatra estadounidense Allen Frances: “Quien no alcanza el estado de la felicidad perfecta y vive una vida sin preocupaciones cae fácilmente bajo la sospecha de trastorno psíquico. Nuestras metas se han puesto muy altas y nuestras expectativas son irreales”.
Gran parte de la culpa de esta psiquiatrización de la vida cotidiana la tiene la Asociación Americana de Psiquiatría (APA, por sus siglas en inglés), que por medio de su Manual diagnóstico y estadístico de los trastornos mentales, marca las pautas de qué tiene que ser considerado una enfermedad y qué no. Su más reciente actualización, realizada en la primavera
Pastillas contra el duelo
En uno de sus puntos más espinosos, el nuevo manual de la APA parece querer acabar con el duelo: incluye como trastorno psiquiátrico el mantenerse triste durante más de dos semanas a causa, por ejemplo, del fallecimiento de un familiar. “El duelo es un paradigma del cambio social en la forma que afrontamos los problemas”, explica el psiquiatra Mariano Hernández Monsalve. “Hace años, a nadie se le habría ocurrido pensar que es una anomalía que alguien lo pase mal tras la muerte de un ser querido”. Pero hoy, ya casi nadie se resiste a tomar fármacos contra el sufrimiento. Para Hernández Monsalve, responsable de los servicios de salud mental del barrio madrileño de Tetuán, el duelo es solo la punta del iceberg de una forma de afrontar los problemas: “La sociedad ha mejorado a la hora de reconocer cuándo una persona puede estar deprimida. Saber identificar cuándo alguien tiene dificultades para enfrentarse a los conflictos es positivo. Pero el dilema está en la manera de afrontar esa situación. Cada vez más gente piensa que el problema siempre tiene que ser resuelto desde fuera, con un tratamiento. Es casi como si los psiquiatras tuviéramos que garantizar la felicidad y, en caso de no conseguirlo, nos convirtiéramos en malos profesionales”. Los adultos tenemos que ser felices, pero ¿qué pasa con los niños?
Los nuevos baremos de la Asociación Americana de Psiquiatría también parecen colocar el listón muy bajo con los más pequeños. Según el manual de la APA, los niños con un mínimo de tres episodios semanales de irritabilidad, arrebatos y berrinches durante más de un año tienen que ser diagnosticados con un “trastorno de desregulación disruptiva del estado de ánimo”’. Y, como consecuencia de dicho diagnóstico, se recomienda medicalizarlos.
“Vivimos en una pequeña crisis de éxito”, insiste Hernández Monsalve. “A veces se ha vendido el lema de ‘ponga un psicólogo o un psiquiatra en su vida y las cosas le irán mucho mejor’. Y no creo que esa sea siempre la única solución”. Ni los psiquiatras, ni lo médicos de cabecera, cuentan con remedios sencillos que puedan mejorar la salud de las personas sin necesidad de “medicarse”. Una buena caminata, o incluso una adecuada higiene del sueño, puede hacer que la gente viva mejor.
Se recetan muchos medicamentos y poco ejercicio, pero ¿llegará un momento en que se receten apps? Las aplicaciones para móviles relacionadas con la salud han crecido notablemente en los últimos tiempos. De hecho, incluso existen apps que teóricamente permiten analizar los lunares de nuestra piel y avisarnos de aquellos que son cancerígenos. No es extraño, así, que este tipo de aplicaciones haya despertado mucha polémica. “Las apps pueden ser herramientas muy útiles, explica Javier Padilla. Pero la pregunta es ¿quién se responsabiliza de los diagnósticos equivocados?” En eso parece coincidir Julio Mayol: “Se nos olvida que las apps son apps, pero no son medicamentos. Parece que todo el mundo quiere tener su minuto de gloria y crear un aplicación que le convierta en Steve Jobs”.
También hay apps menos problemáticas, más light podríamos decir, que no pretenden diagnosticar enfermedades mortales, sino ayudar a los pacientes a convivir con la dolencia. Es el caso de Kids Beating Asthma, una aplicación –lanzada precisamente por el propio Mayol en el Hospital Clínico San Carlos de Madrid– que pretende que los niños que padecen esta afección entiendan mejor sus problemas y sepan afrontar sus retos.
“En ningún caso el teléfono puede ser la solución”, recalca Mayol. “Si un médico de cabecera tiene 3.000 o 4.000 recetas, el teléfono colapsaría su consulta. Y las aplicaciones sí permitirían hacer un filtrado, porque básicamente lo que el paciente busca son preguntas frecuentes, que sí pueden estar compiladas en una aplicación.” Curiosamente, este cirujano que recibe al periodista en una de sus visitas, corta la entrevista al recibir la llamada telefónica de una paciente. Las apps no interrumpen, pero solo han de tomarse como un acceso a información básica.
El principal reto de las tecnología de la información reside principalmente en que el paciente ya llega informado a la consulta. Antes de encontrarnos con nuestro médico, rastreamos la red para estudiar nuestros síntomas y saber qué tipo de dolencia podemos tener, e incluso qué remedio nos tienen que recetar. “El paciente que llega al médico lo hace a veces ya leído”, explica el bioestadístico Erik Cobo. Algunos interpretan bien lo que leen y representan una ayuda para el médico, pero en otros casos pasa absolutamente todo lo contrario. Aquí es tan importante la formación del paciente como la del médico”. El papel del médico tendría que ampliarse, por tanto, de mero prescriptor de curaciones a prescriptor de información.
La mala información
Cada día aparece en los periódicos una información que parece derribar la anterior, o que resulta absurda. Un reciente análisis llegó a la conclusión, a la vista de un ensayo clínico, que rezar curaba y que lo hacía igualmente a posteriori. Es decir, que rezar hoy ayuda a curarse a enfermos del pasado. Esta sinrazón se debe a la utilización sesgada de datos estadísticos.
Pero lo cierto es que los científicos tienen un mandato: “El sistema nos pide que publiquemos. Y la obsesión de muchos investigadores es conseguirlo”, reflexiona Cobo. “Se olvida el objetivo fundamental y todo vale con tal de que su currículo no quede peligrosamente en blanco.”
Pero también ocurre lo inverso, porque numerosos estudios no se publican nunca: se calcula que uno de cada tres ensayos clínicos se queda en el cajón del investigador.
La explicación es realmente turbia. No se publican porque los resultados no coinciden con lo esperado por las partes interesadas. Por ejemplo, una farmacéutica prueba un nuevo fármaco, pero los resultados no son favorables a sus intereses. La empresa, entonces, decide no publicar el estudio y la información sobre dicha investigación quedará, a partir de entonces, lejos de los focos de atención. En demasiadas ocasiones solo se hacen públicos los resultados que alaban sus propias invenciones, y no aquellos que las niegan.
Ese escandaloso porcentaje del 33% de estudios que no ven la luz ha alertado al Parlamento Europeo. En una reciente votación, una abrumadora mayoría de la cámara de Bruselas votó por la creación de una nueva legislación unitaria para la Unión Europea que defina claramente los ensayos clínicos y su publicidad, de tal manera que todas las investigaciones sean públicas, independientemente de sus resultados.
Si esta petición del Parlamento se implementara, en todo caso, todavía quedaría un problema por resolver. El precio de un ensayo clínico es tan elevado que solo se realizan sobre nuevos medicamentos, y no sobre hábitos saludables. “El problema es que algunos ensayos necesitan mucha inversión”, explica Erik Cobo. ¿Y quiénes tienen interés en invertir? Pues aquellos que después van a sacar mucho dinero de ello. La falta de un control serio sobre los ensayos clínicos ha generado diversos problemas. El mejor ejemplo reciente lo encontramos en la Asociación Americana del Corazón. Un grupo de expertos de esta agrupación preparó una Guía sobre el Colesterol destinada a convertirse en una verdadera biblia sobre esta sustancia, que puede provocar toda clase de accidentes cardiovasculares.
Los expertos de la asociación llevaban trabajando cinco años en ese nuevo catálogo que, al poco de ser publicado el pasado noviembre, recibió un aluvión de críticas de sus propios asociados. La nueva biblia se convirtió en apenas unos días en papel mojado. Los investigadores habían cometido un error habitual: sobreestimar algunos valores estadísticos y desestimar otros; y sobre todo, no someter su calculadora de riesgos a la evaluación pública. Querían sorprender y ser los primeros, pero acabaron preparando una guía que dejó de ser útil en el mismo momento de su lanzamiento.
La lumbalgia se cura al revés
El caso de la lumbalgia ha sido escandaloso. Durante años, y pese a que las pruebas confirmaban lo contrario, los médicos recomendaban un tratamiento basado en el reposo. Un metaanálisis de la prestigiosa institución Cochrane dejó claro lo que ya se sabía: la lumbalgia empeora si no te mueves.
Sus autores, hartos de las controversias, dejaron clara su posición: “No es necesario realizar más estudios para determinar el papel del reposo en cama en las lumbalgias”.
Pero lo peor de la medicina está por venir; al menos, eso es lo que se augura en España. La crisis del sistema sanitario tiene su peor vertiente en la cara financiera. Desde el Gobierno, por ejemplo, se quieren iniciar penalizaciones para aquellas personas que hagan un mal uso de los servicios sanitarios.
Los datos del propio Ministerio cifran en un 43% los pacientes que acuden a Urgencias exclusivamente por problemas de horario y que solo un 36,5% lo hace justificadamente. Muchos médicos, la mayoría de los que han participado en este reportaje, son conscientes de que las Urgencias son un coladero al que acuden muchos para saltarse los servicios sanitarios convencionales. Hay menos gente por la noche, a primera hora de la mañana y a última de la tarde que a media mañana, lo que demuestra el mal uso.
Ahora bien, los médicos también están preocupados por cómo solucionar este problema y, sobre todo, por la posibilidad de que los servicios públicos de salud les utilicen a ellos como policías con la responsabilidad de decidir quién tiene que pagar.
Los estudios parecen confirmar que cuando se practica un copago o una penalización como en el caso del mal uso de las Urgencias, los primeros que dejan de utilizarlos son los más pobres, no los que peor usan el sistema. Los profesionales sanitarios apuestan en mayor medida por la educación que por la penalización, tal y como explicaba en una jornada Joan Carles March, de la Escuela Andaluza de Salud Pública: “Un paciente activo, partícipe y formado contribuye a mejorar la eficiencia de los recursos públicos. Eso repercute notablemente en la sostenibilidad del sistema sanitario”. Los pacientes, vemos, tienen razones para estar preocupados. También los médicos. Incluso los investigadores que realizan los ensayos en que basamos nuestra medicina tienen motivos para el desvelo.
Y así, la temperatura de nuestro sistema sanitario aumenta ya por encima de unas pequeñas décimas de fiebre.